CRT-PCRT-D的选择来自研究和现实启示
来源:admin 人气:0 更新:2019-09-16
心力衰竭被认为是心脏病领域的最后一个战场,原因在于无论是冠心病、高血压或者心律失常最后都将导致心脏功能下降,出现急性或慢性心力衰竭,直至死亡。近几年,心力衰竭的治疗措施发展迅速,传统的治疗方案已逐渐被新型药物所取代。同时,不同心脏辅助治疗器械的出现也提高了患者的预后。
心脏的工作需要各心腔同步协调运作,这种同步包括房室同步、双心室同步以及室内同步,心脏的同步保证了各心腔的良好充盈和有效射血,是维持人体生命活动的保证,一旦发生心脏运动不协调,将出现心衰或使原有心衰症状加重。基于上述原理,在原来双腔起搏的基础上增加一根左心室电极(通常经冠状静脉窦放置在心室后壁或侧壁),使左右心室同步收缩,可显著改善患者预后。这种器械治疗方法被形象地称为“三腔起搏器”,或者心脏再同步化治疗(Cardiac resynchronization therapy,CRT)。
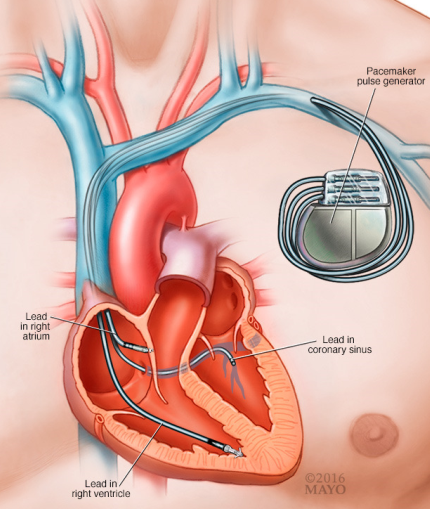
心源性猝死可谓患者猝死的第一大原因。无论是急性心肌梗死还是离子通道病导致的心律失常,最终都可能出现恶性心律失常,导致心源性猝死(Sudden cardiac death)。对于这些患者,植入式心律转复除颤器(Implantable cardioverter defibrillator,ICD)就是植入体内挽救生命的最后一根稻草。因此简单来讲,CRT-P就是单纯的三腔起搏器,而CRT-D=CRT-P+ICD。
对于心衰患者来说,左室射血分数(Left ventricular ejection fraction,LVEF)值小于35%常常被认为是心脏性猝死的高危人群。因此在心衰患者中,究竟哪些人群更适合CRT-P,哪些人群更适合CRT-D呢?目前,指南对上述问题并没有明确的推荐意见。
近期发表在Europace杂志上的一项大型队列研究——the ESC CRT Survey II对这一问题进行了探索。该研究共纳入42个国家288个医学中心共10692名患者,以电子化病例报告表(eCRF)的形式收集临床数据,最终3225名(30%)患者植入CRT-P,7467名(70%)患者植入CRT-D。
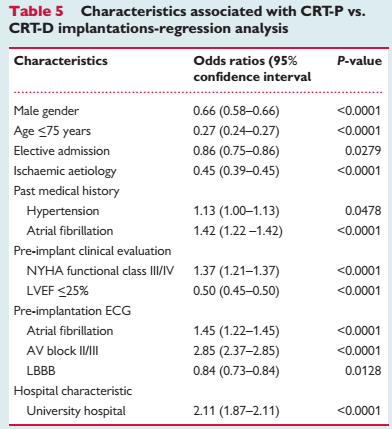
分析两组患者的相关数据后发现,选择植入CRT-P的患者以下特征更加显著:高龄(年龄>75岁)、女性、非缺血性心肌病、合并更多的心血管及非心血管疾病(如心房颤动、房室传导阻滞、瓣膜性心脏病、高血压、贫血和慢性肾脏病等),同时植入永久起搏器和ICD的患者行起搏器升级时也更倾向于选择CRT-P。
不可否认,经济条件是患者医疗行为需要考量的一个重要因素,该研究同样对经济条件进行了考量。线性回归分析后的结果显示,国内生产总值水平(GDP)对CRT-P/CRT-D没有显著关系。
然而,GDP是否能代表每一位患者的经济水平呢?笔者在临床工作中也亲身经历了这样的困境。一位50多岁的患者因为扩张性心肌病导致严重的心力衰竭和频发短阵室速。根据指南推荐,该患者植入CRT的指征明确。同时由于存在恶性心律失常,需要进行心源性猝死的预防。然而,患者家庭经济条件较差,但最终经过科室捐款和亲朋帮助勉强凑够了安装CRT-P的医疗费用。令人欣慰的是,该患者经药物和器械治疗后心衰症状改善,生活质量提高,随访至今未发生持续性室速和室颤。
热门资讯
- JUICE BOOSTER 2 现已推出梅赛德斯-奔驰专属外观
- 毕加索钢笔荣膺2021当代好设计奖
- 源起基金荣获“2021年度最佳私募股权投资机构TOP30”
- 励上教育与多家企业达成战略合作,创新搭建人才合作桥梁
- 河南弘康智能装备 安全+高性价比满足多元化健康消费需求
- 学生的旺盛需求促使MPOWER增加对北美350余所大学的资金...
- 脱胎换骨!张钧复出后,业之峰发生了哪些巨变?
- DHL全球连通性指数报告显示疫情危机凸显全球化韧性
- 澳大利亚中国纺织服装线上展 将于12月7日开幕
- 湖南康奈斯生物科技有限公司:高度重视养生群体年轻化趋势
- 说说我们项目上的年轻人
- 小音咖少儿音乐辅导走向全国 广州体育中心校区盛大开业
- 中建科工江苏公司开展“进社区、办实事、送健康”活动
- 中建港航局走进马来西亚惠然之家福利院举行爱心捐赠及...
- 小赢卡贷深耕数字化经营 助力金融机构普惠进程
- 赛诺菲甘精胰岛素来优时和来得时成功进入集采A类药品拟...
- 资本在线最新回款消息近期的清退兑付进展
- 告别刺挠发痒辗转反侧,榄菊儿宝健祛螨喷雾快快安排上
- “寻标杆 树榜样”——“2021吉林省消费者喜爱美业机构”评选...
- 主动优化思维,抢滩“元宇宙”——香港城市大学-复旦大学DB...
